Einführung
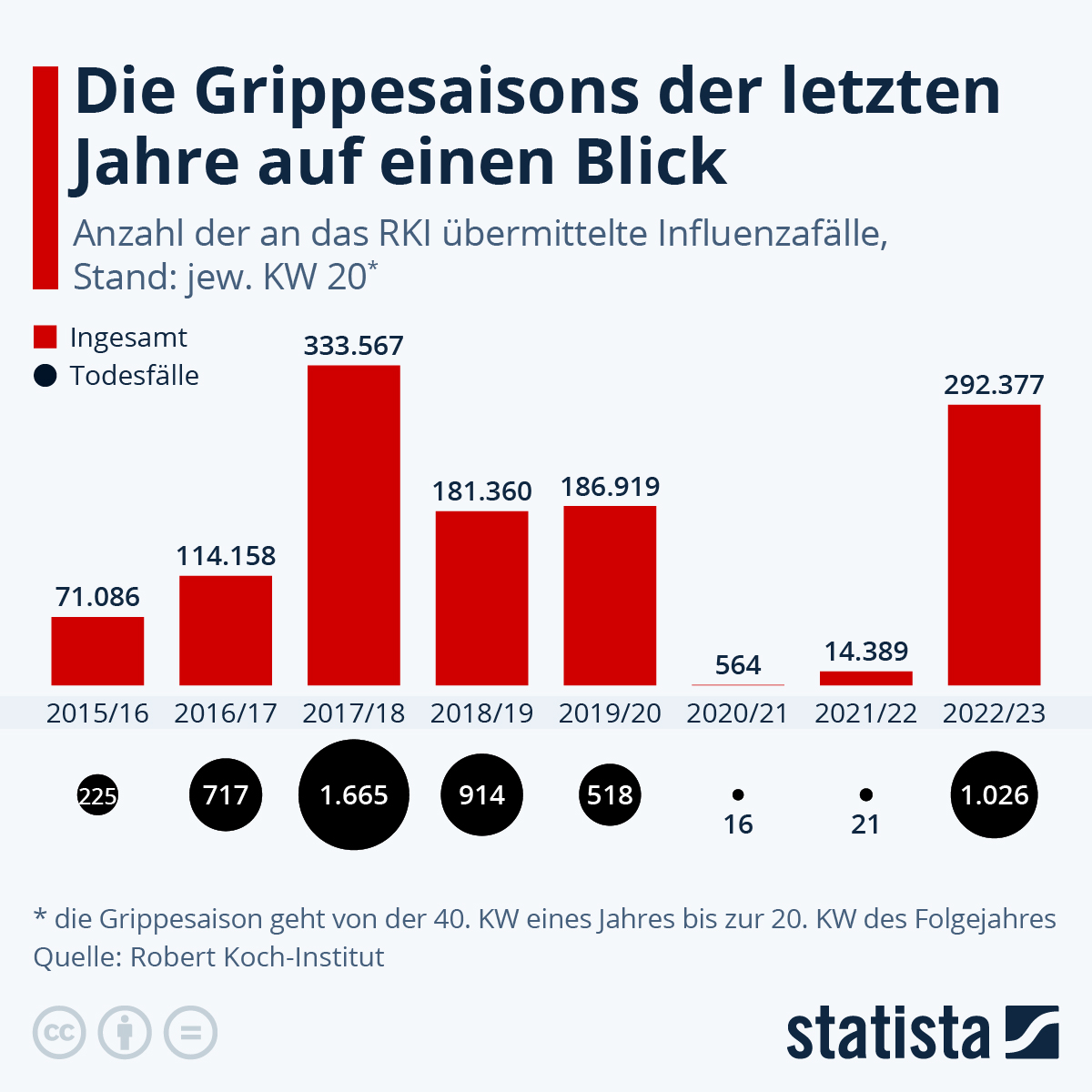
“Und täglich grüßt das Murmeltier …”. Jedes Jahr aufs Neue wird unsere Gesundheit beziehungsweise unser Immunsystem durch das Influenza-Virus belastet. Die Grippesaison findet so zwischen der 40. KW und der 20. KW des Folgejahres statt — also von Oktober bis April. Häufig ist der zeitliche Verlauf zweigipflig mit Schwerpunkt im November und im Februar. Es gibt Jahre mit sehr hohen Fall- und Sterbezahlen wie 2017. Wie die Zahlen aus der Covid-Zeit 20/21 und 21/22 zeigen hilft Mundschutz und Meiden von Kontakt zu anderen Personen, die Infektionszahlen zu minimieren. Wenn wir nun das Jahr 22/23 mit sehr hohen Fallzahlen betrachten lernen wir, dass der Infektionsschutz durch Masken und Kontaktminimierung zwei Seiten hat: Man schützt sich zwar vor Infektionen, man macht aber unser Immunsystem durch “mangelhaftes Training” ein Stück weit unwirksam, das heißt, der Immunschutz muss erst wieder aufgebaut werden. Deshalb ist die Grippeschutzimpfung die bessere Lösung. Eine wissenschaftliche Kommission stellt aufgrund von den Erfahrungen Grippewelle auf der Südhalbkugel eine Mixtur von Antigenen zusammen, die in der Saison auf der Nordhalbkugel erwartet werden. Durch eine Impfung vor der Saison baut unser Körper gegen das erwartete Virus schon Antikörper auf und kann einer Infektion wirksam begegnen. Leider kann man aber das Vorkommen nicht ganz sicher vorhersagen und somit bleibt ein Fragezeichen, in welchem Umfang der Impfstoff vor den dann auftretenden Virusvarianten schützt. Grippeviren verändern sich stetig durch Mutation und machen somit die genaue Bestimmung schwer.
Influenzavirus
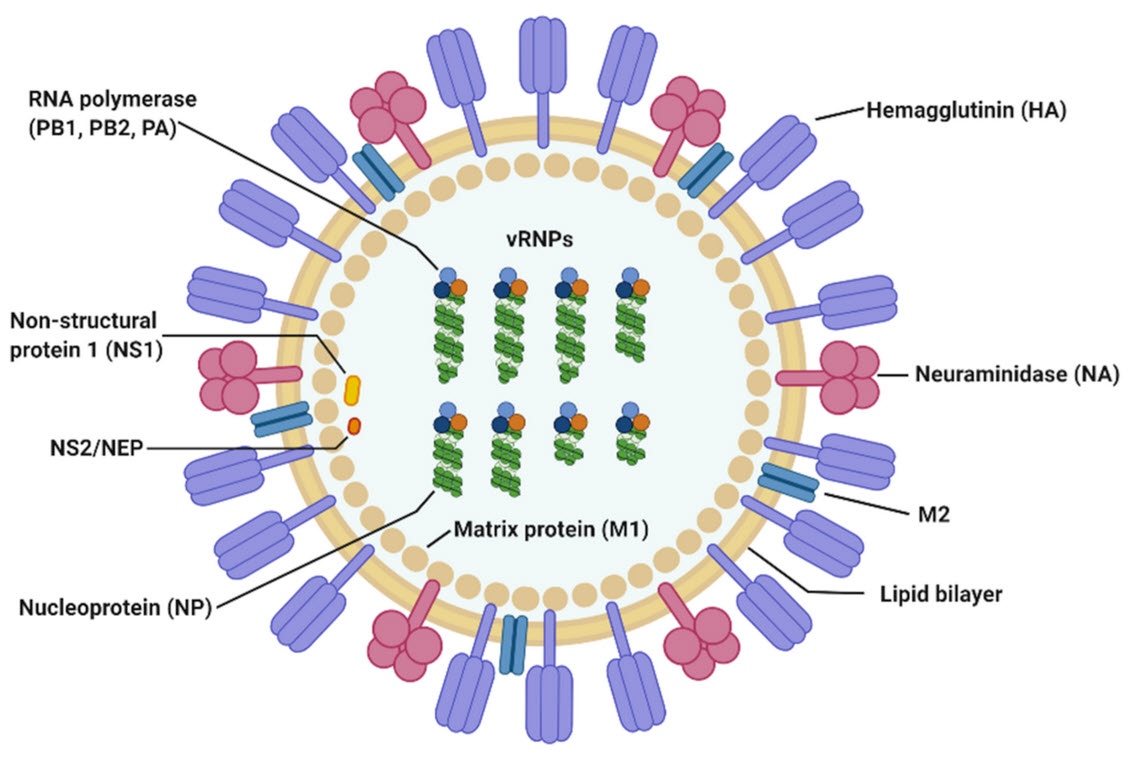
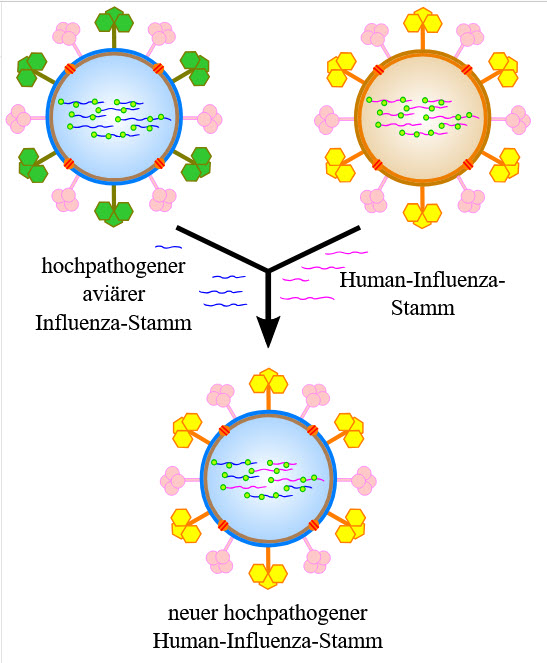
Influenzaviren sind einzelsträngige RNS-Viren mit helikalem Capsid und einer Hülle, die mit zwei Hauptrezeptoren besetzt sind (Hämagglutinin und Neuraminidase). Diese Rezeptoren bestimmen die Antigenität und den Virustyp (z.B. H1N1, H3N1 etc). Durch Punktmutationen (Antigendrift) auf der Virusoberfläche verändert sich die Antigenität stetig. Wenn es einmal zur einer Doppelinfektion mit einem anderen Typ kommt, führt das bei der Replikation (Vermehrungszyklus) zum Austausch von Gensequenzen in der RNS. Das nennt man dann Antigenshift. In solchen Fällen trifft unser Immunsystem dann auf ein völlig neues Virus und es kommt dann zu Panepidemien wie z.B. 1918 die Spanische Grippe oder 1950 die Hongkong-Grippe. Man schätzt das Zeitintervall auf 10 — 15 Jahre.
Impfstoff
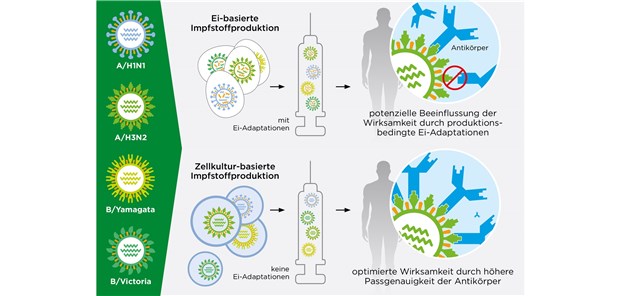

Früher wurde der Impfstoff ausschließlich in Hühnereiern hergestellt. Die unterschiedlichen Antigene werden in die Chorio-Allantois-Membran des Eies injiziert. Durch einen Prozess, den man Reassortierung nennt, werden die unterschiedlichen Antigene zu einem Impfstoff vermischt. Der Vorgang dauert ungefähr 5 — 6 Wochen. Schneller geht es auf Zellkulturen mit sogenannten Verozellen. Ein weiterer positiver Aspekt dieser Methode ist die höhere Passgenauigkeit der Antikörper, da hier die produktionsbedingten Eiadaptationen fehlen. Bei den modernen Impfstoffen handelt es sich um Produkte mit 4 Antigenen, die auf Zellkulturen hergestellt werden.
Impfklientel
Laut STIKO (Ständige Impfkomission des Robert-Koch-Institutes) wird eine Grippeschutzimpfung im Herbst empfohlen. Beim Klientel sind es in erster Linie Personen über 60 Jahre und chronisch kranke Menschen. Aber auch Personen, die häufig Publikumsverkehr haben, wird die Impfung empfohlen. Das kann man fast generell auf die arbeitende Bevölkerung beziehen.


Impfaktionen

Es ist eine schöne Tradition, dass Arbeits- und Betriebsmediziner in Betrieben zur entsprechenden Jahreszeit die Grippeschutzimpfung anbieten. Was in Großkonzernen schon seit Jahren durchgeführt wird erreicht jetzt auch die Mittelstandsbetriebe. Vorteil dieser Methode ist, dass die Mitarbeiter keinen Termin mehr bei Ihren Hausärzten machen müssen und für die Impfung selbst auch einige Fahr- und Wartezeit mitbringen müssen. Beim Arbeitsmediziner ist es ein kleiner Weg vom Arbeitsplatz zur Werkarztabteilung beziehungsweise einen dafür vorgesehenen Raum für den externen Arzt in einem Mittelstandsbetrieb ohne werkärztlichen Dienst. So erhofft man sich eine höhere Teilnahmequote. Da die Grippeschutzimpfung eine Kassenleistung ist kann der betroffene Betrieb bei der jeweiligen Krankenkasse die Kosten zur Erstattung einreichen und bekommt das vorgelegte Geld zurück. Der Wert der Impfung ist unbestritten und bei regelmäßiger Teilnahme erhält man über die Jahre hinweg eine gute Immunität gegenüber allen existierenden Antigenen, der Impfschutz natürlich länger als ein Jahr hält und die Antigene jährlich wechseln. Auch wenn Mutationen die Virusrezeptoren verändern, hat man trotzdem eine gut ausgeprägte Teilimmunität, was den Krankheitsverlauf deutlich abschwächt. Wenn Sie für Ihren Betrieb eine Aktion zum Grippeschutz planen, dann wenden Sie sich an Ihren Arbeitsmediziner — der hilft Ihnen bestimmt weiter.

